Palpebre e congiuntiva
Scopri le patologie legate
a palpebre e congiuntiva
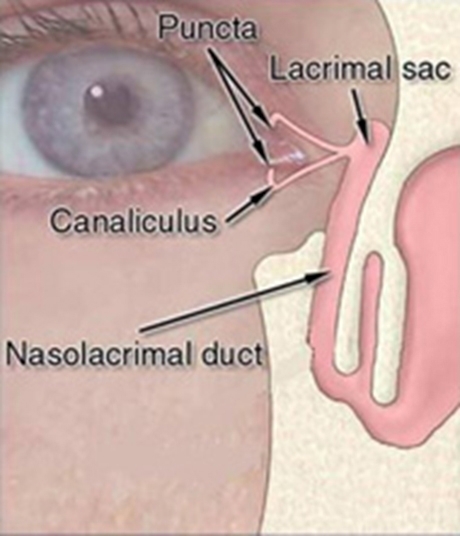
Vie lacrimali
Scopri le patologie legate
alle vie lacrimali
Orbita
Scopri le patologie legate
all’orbita oculare
PATOLOGIE
Palpebre e congiuntiva
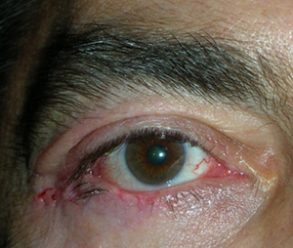
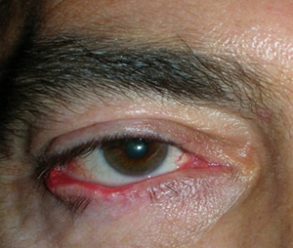
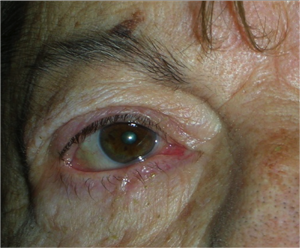
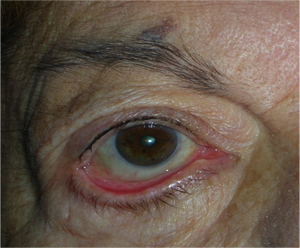
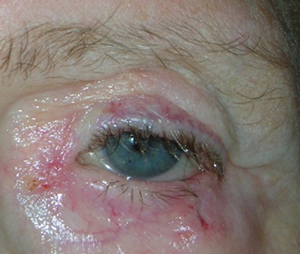
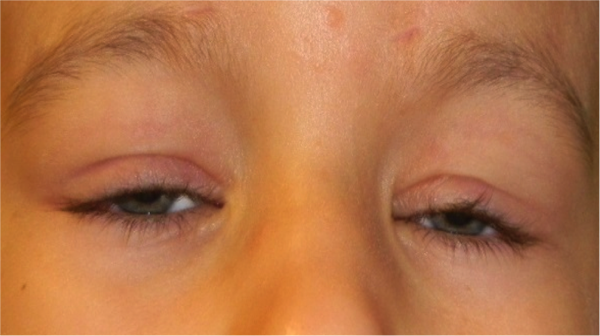
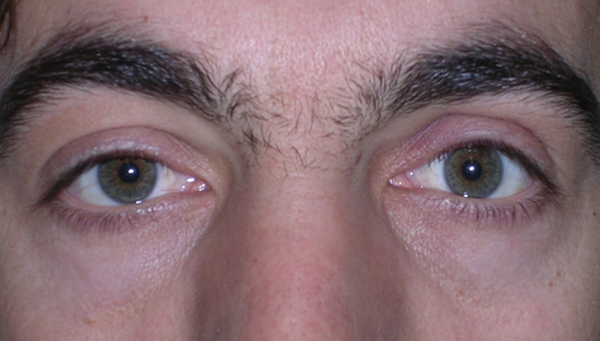
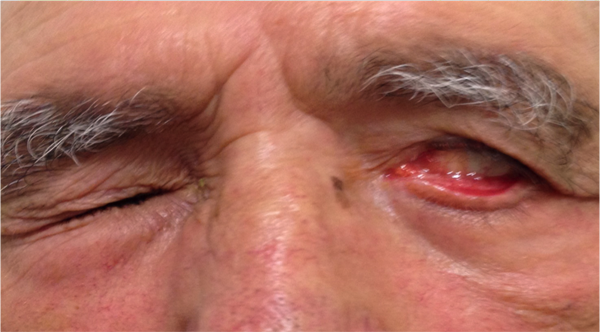
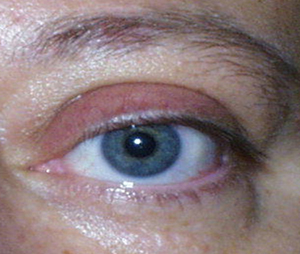
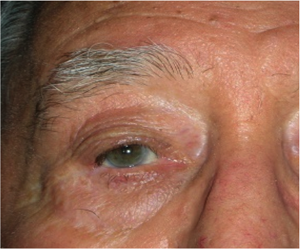
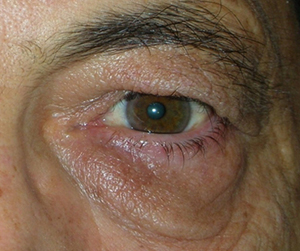
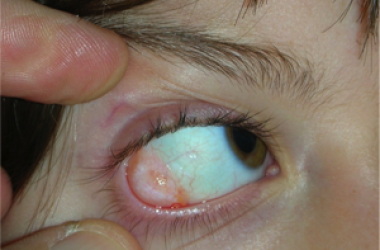
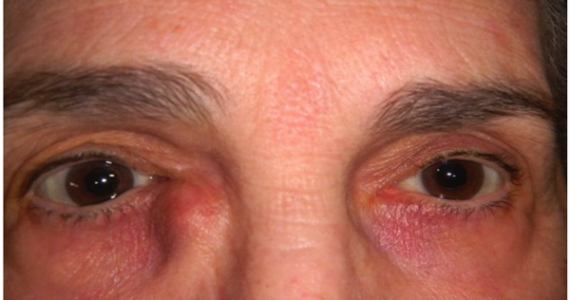
L’entropion è la rotazione verso l’interno del bordo della palpebra superiore o inferiore, per cui le ciglia raschiano la superficie corneale.
Entropion senile
E’ causato dalla perdita di tensione palpebrale per lassità cutanea e muscolare sia del muscolo addetto alla chiusura delle palpebre (muscolo orbicolare), sia dei muscoli addetti al movimento verso il basso della palpebra inferiore (muscoli retrattori palpebrali inferiori). L’entropion senile è determinato da un processo involutivo legato all’età, per cui il bordo palpebrale ruota all’interno verso il bulbo.
Il contatto anomalo delle ciglia sul bulbo è causa di irritazione e lesioni corneali.
Il trattamento è chirurgico e si effettua ambulatorialmente con sola anestesia locale.
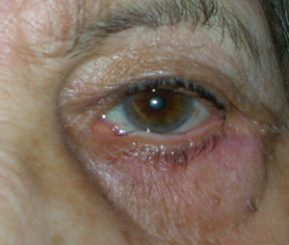
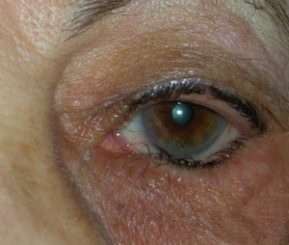
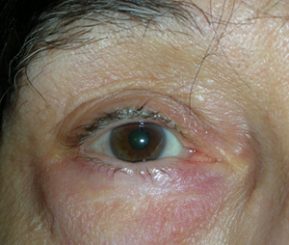
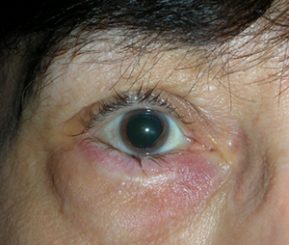
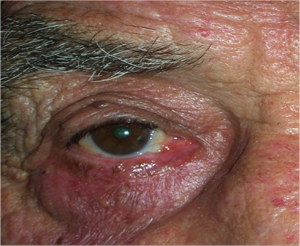
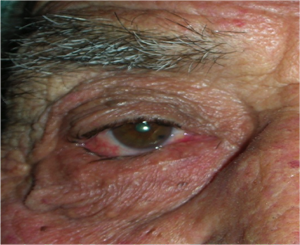
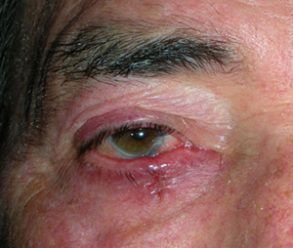
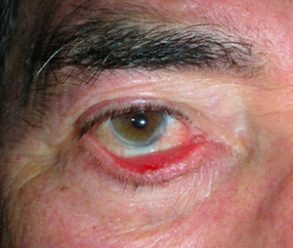
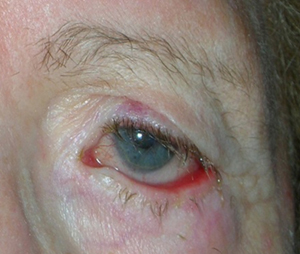
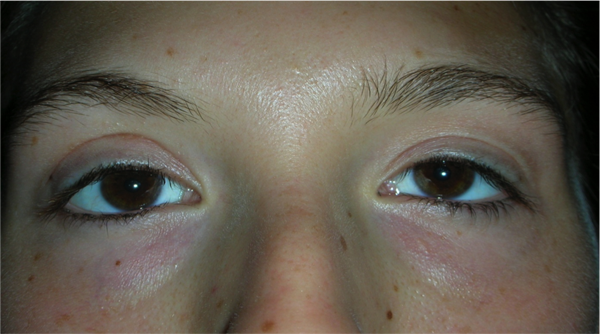
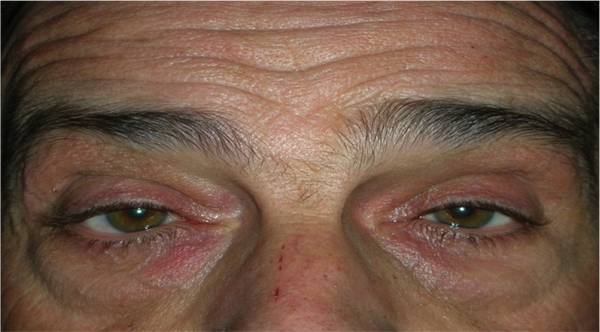
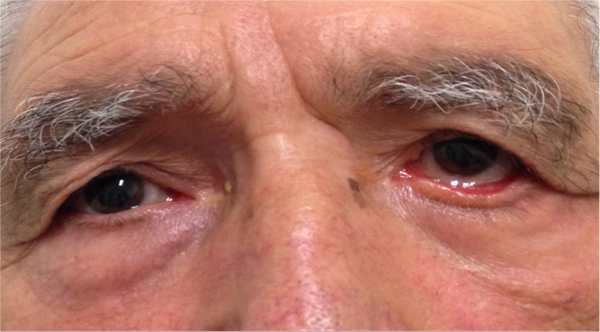
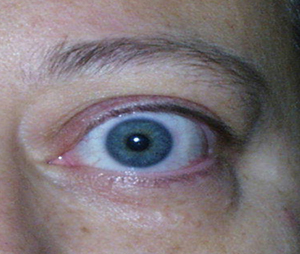
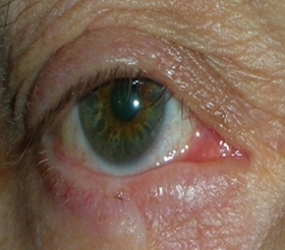
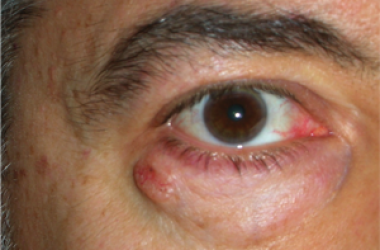
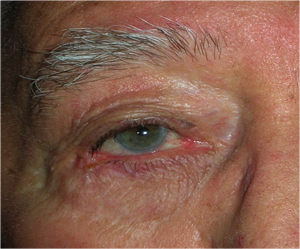
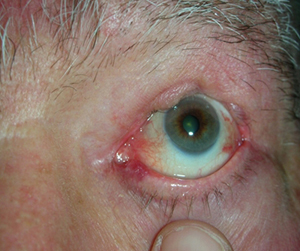
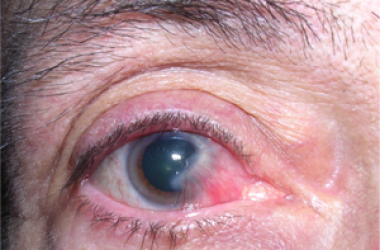
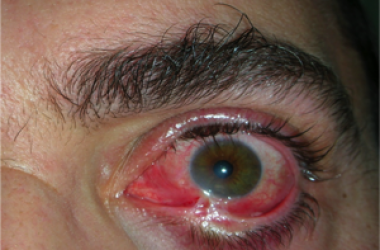
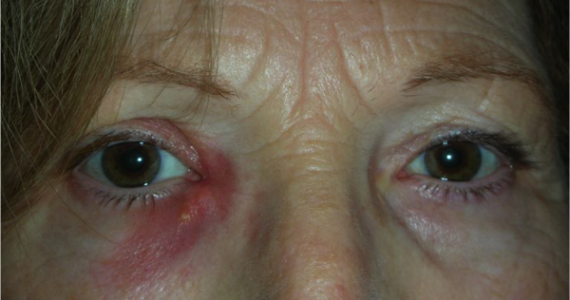
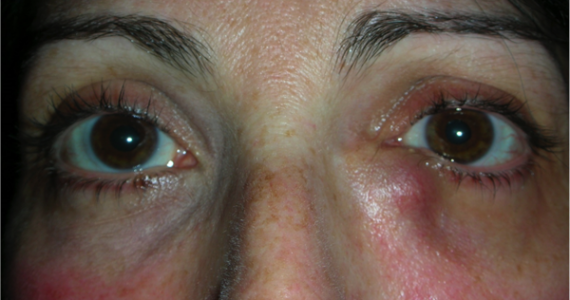
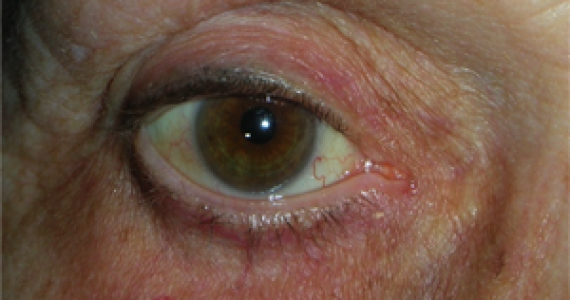
L’ectropion è l’eversione del bordo palpebrale inferiore, per cui la palpebra perde l’aderenza con il bulbo e il paziente lamenta eccessiva lacrimazione.
Ectropion senile
E’ causato dalla perdita di tensione palpebrale per lassità cutanea e muscolare determinata da un processo involutivo legato all’età, per cui la palpebra si allontana dal bulbo.
I principali sintomi sono l’iperemia del bordo palpebrale inferiore e l’eccessiva lacrimazione per il ribaltamento all’esterno del puntino lacrimale inferiore, che è l’imbuto nel quale confluiscono le lacrime e, pertanto, le lacrime non vengono più drenate.
Il trattamento è chirurgico e si effettua ambulatorialmente con sola anestesia locale.
Ectropion paralitico
E’ causato dalla paresi del nervo facciale sia per infiammazioni, sia per esiti di interventi di asportazione di tumori del nervo acustico o di tumori della ghiandola parotide. L’eversione palpebrale inferiore si accompagna alla retrazione della palpebra superiore, camuffata dalla ptosi neurogena del sopracciglio, per cui l’occhio non si chiude bene e la cornea non viene più protetta adeguatamente dalle palpebre. L’eccessiva lacrimazione è provocata soprattutto dalla mancata lubrificazione corneale per deficit dell’ammiccamento. Nelle forme stabilizzate il trattamento è chirurgico e si effettua ambulatorialmente con sola anestesia locale.
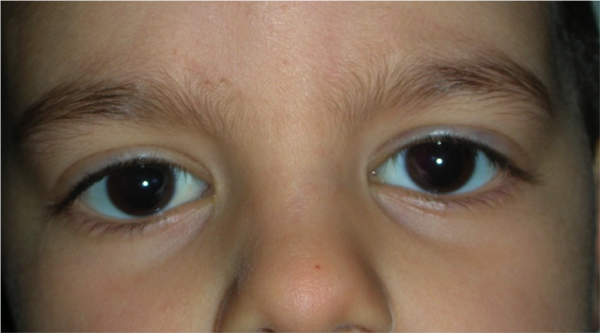
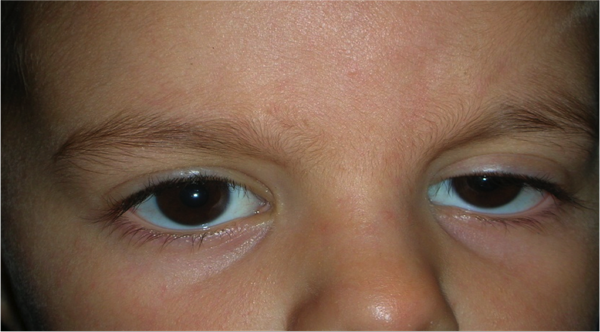
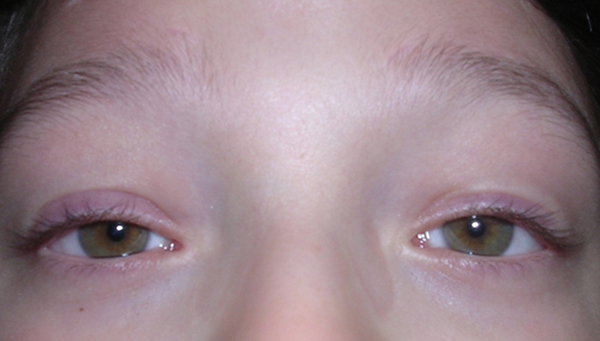
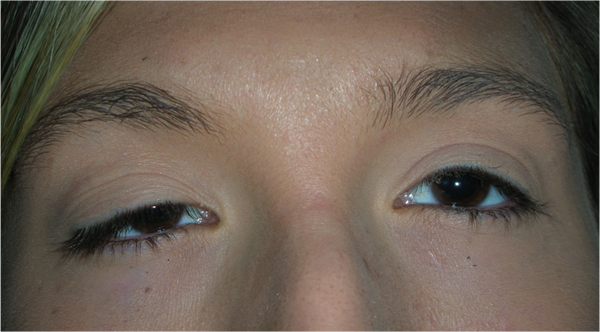
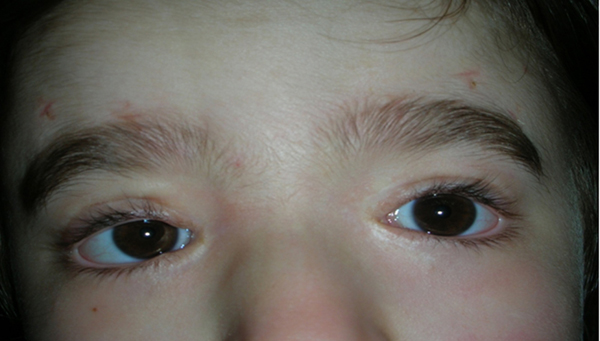
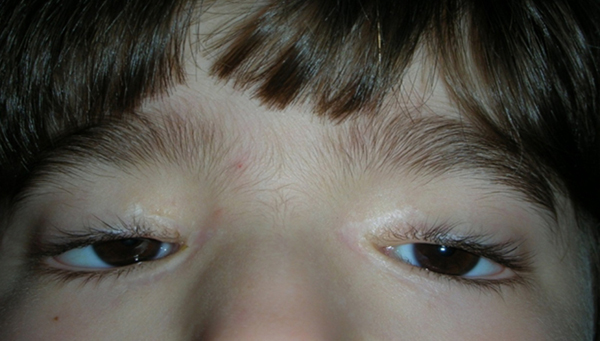
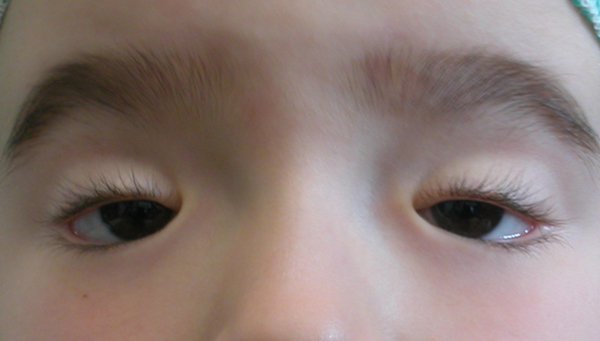
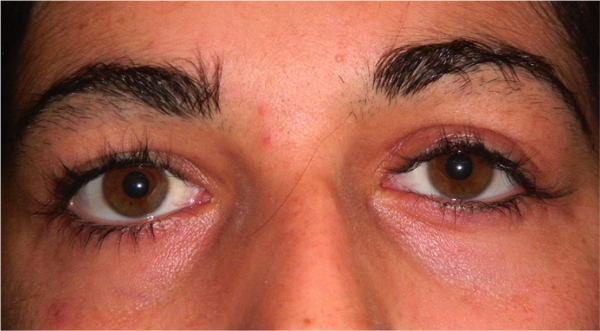
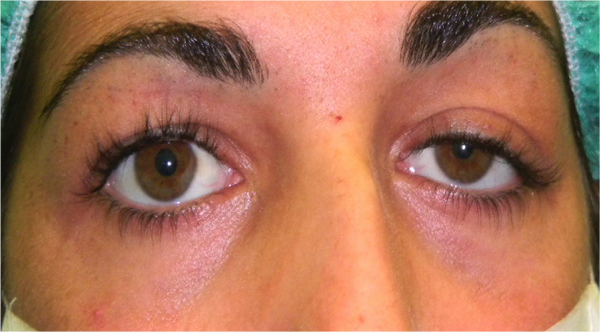
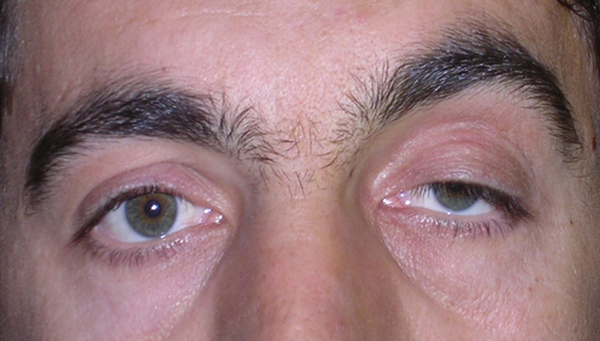
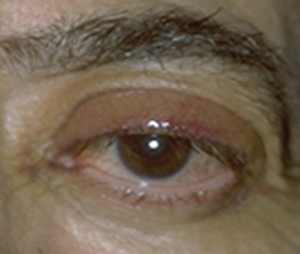
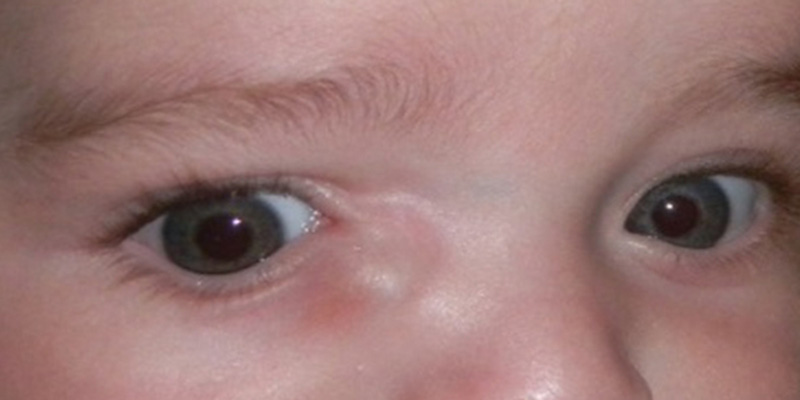
La ptosi palpebrale è l’abbassamento della palpebra superiore, che può causare nell’adulto una riduzione del campo visivo e nel bambino un deficit visivo permanente.
Ptosi congenita
E’ causata da una distrofia congenita del muscolo che solleva la palpebra (muscolo elevatore della palpebra superiore).
Si corregge chirurgicamente ed è preferibile intervenire nei primi anni di vita sia per evitare un handicap nell’inserimento sociale del bambino, sia per prevenire il rischio di deficit dello sviluppo della funzione visiva.
La scelta della tecnica chirurgica dipende dal grado di funzione del muscolo elevatore della palpebra superiore. Se la funzione è discreta è opportuno l’accorciamento del muscolo elevatore per consentire il sollevamento della palpebra. Se la funzione è insufficiente è opportuna la sospensione della palpebra superiore al muscolo frontale utilizzando una bandelletta di tessuto prelevato dalla gamba oppure una bandelletta di materiale sintetico.
Blefarofimosi
E’ una malattia di solito trasmessa geneticamente, caratterizzata da ptosi palpebrale, aumento della distanza tra i 2 occhi (telecanto) e presenza di una piega palpebrale anomala (epicanto).
La correzione della distanza tra i due occhi e della piega palpebrale anomala deve essere effettuata 6 mesi prima della correzione della ptosi.
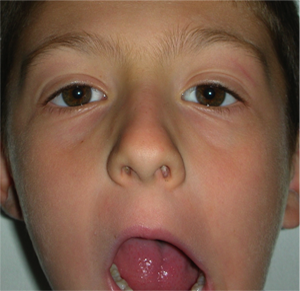
Sindrome di Marcus Gunn
E’ una sindrome caratterizzata da ptosi palpebrale monolaterale che si associa all’apertura della bocca, di solito durante la masticazione.
E’ dovuta ad una anomalia di innervazione del muscolo elevatore della palpebra superiore.
Spesso è consigliabile intervenire bilateralmente per migliorare la simmetria.
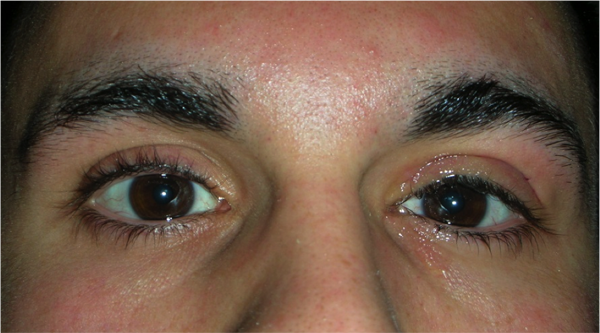
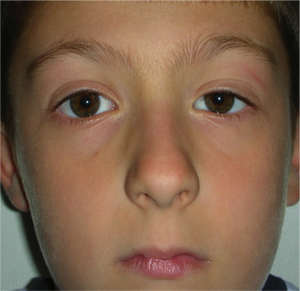
Ptosi acquisita
E’ tipica dell’adulto e di solito è causata da una disinserzione del tendine (aponevrosi) del muscolo elevatore della palpebra superiore, determinata da un processo involutivo legato all’età, per cui la palpebra non si solleva sufficientemente. A volte l’insorgenza è favorita dall’intervento di cataratta o dall’uso prolungato di lenti a contatto.
La ptosi di solito peggiora di sera.
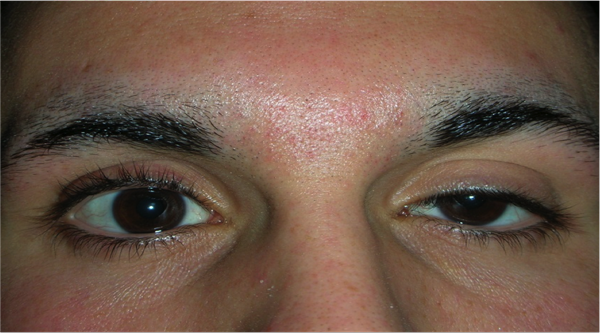
La ptosi acquisita può anche essere dovuta alla miastenia ed è causata da un deficit nella forza di contrazione del muscolo elevatore della palpebra; in questo caso è lentamente progressiva, coinvolge entrambi gli occhi e si associa talvolta a strabismo.
La ptosi acquisita può anche essere neurogena ed è causata da una paralisi del muscolo elevatore della palpebra; anche in questo caso si associa quasi sempre a strabismo, che va corretto prima della ptosi.
La correzione chirurgica dipende dall’entità della funzione muscolare. Se la funzione è discreta è opportuno l’accorciamento del muscolo elevatore per consentire il sollevamento della palpebra. Se la funzione è insufficiente è opportuna la sospensione della palpebra superiore al muscolo frontale utilizzando una bandelletta di materiale sintetico. La correzione della ptosi acquisita, qualunque sia la causa, si effettua ambulatorialmente con sola anestesia locale. Spesso è consigliabile intervenire bilateralmente per migliorare la simmetria..
La paralisi del nervo facciale si può verificare per infiammazioni o per resezione del nervo facciale durante l’asportazione di neoplasie del nervo acustico o della parotide.
A causa della paralisi si verifica l’impossibilità di chiudere la palpebra superiore per la paralisi del muscolo orbicolare, che è innervato dal nervo facciale, con conseguente deficit della protezione del bulbo.
Inoltre si verifica l’ectropion paralitico della palpebra inferiore, che determina una lacrimazione costante.
Nei casi che non si risolvono spontaneamente è necessario intervenire per proteggere il bulbo non protetto sia abbassando la palpebra superiore, sia correggendo l’eversione all’esterno della palpebra inferiore anche per ridurre la lacrimazione.
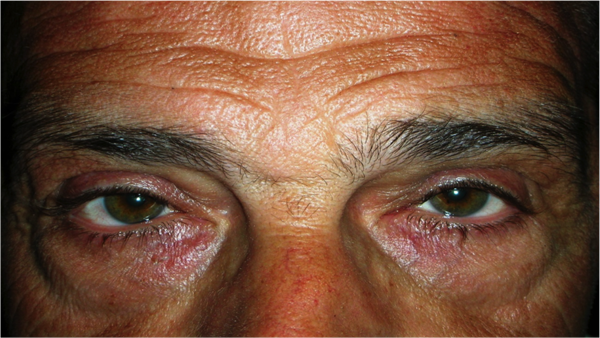
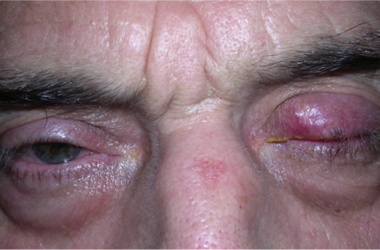
La retrazione palpebrale, causata dalla paresi del nervo facciale (sia per infiammazioni, sia per esiti di interventi di asportazione di tumori del nervo acustico o di tumori della ghiandola parotide) oppure dall’orbitopatia tiroide correlata, è un inestetismo che si accompagna a discomfort oculare. L’occhio non si chiude bene e la cornea non viene più protetta adeguatamente dalle palpebre. L’eccessiva lacrimazione è provocata soprattutto dall’irritazione corneale per deficit dell’ammiccamento. Nelle forme stabilizzate il trattamento è chirurgico e si effettua ambulatorialmente con sola anestesia locale.
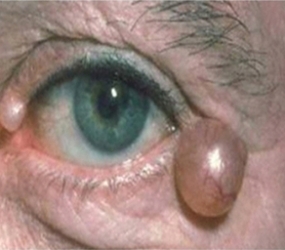
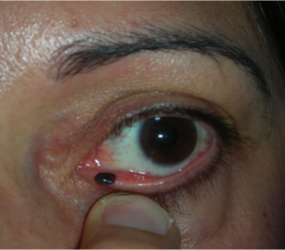
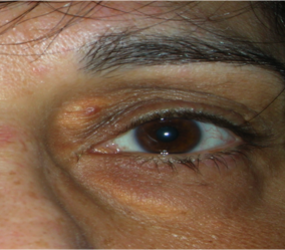
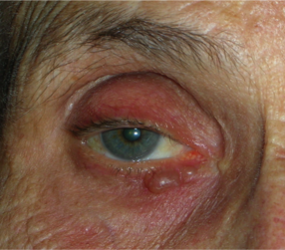
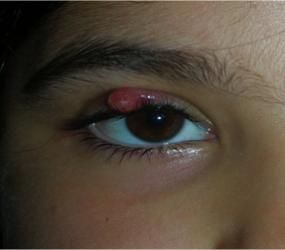
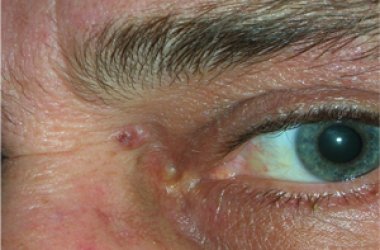
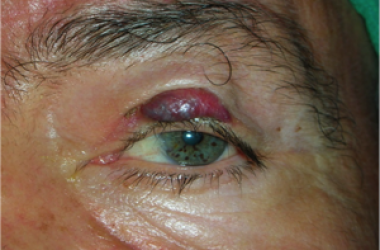
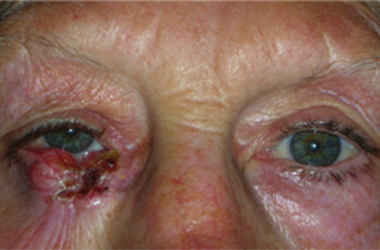
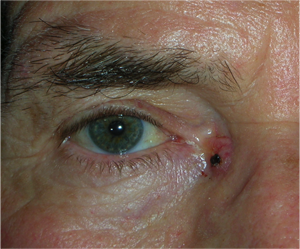
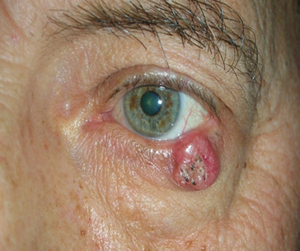
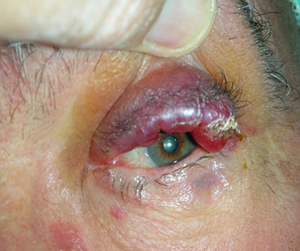
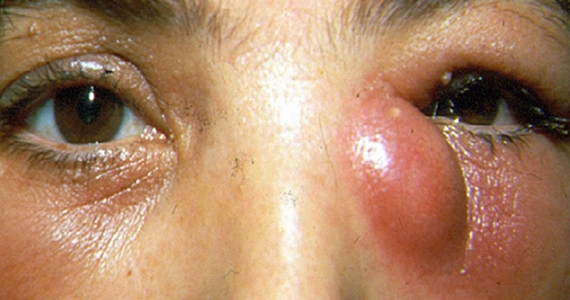
Le palpebre sono sede di numerose neoformazioni benigne e maligne e la rimozione chirurgica implica sempre una adeguata ricostruzione sia per fini estetici, sia per proteggere il bulbo oculare.
Il tumore maligno più diffuso è il carcinoma basocellulare, che è localmente aggressivo, può distruggere la palpebra colpita, estendersi ai tessuti limitrofi ma non metastatizza. Molto meno frequente è il carcinoma squamocellulare, che è subdolo perchè più difficile da diagnosticare, è più aggressivo e può dare metastasi.
L’escissione chirurgica deve essere sempre clinicamente radicale ed essere confortata dall’esame istopatologico. In ogni caso la neoformazione palpebrale maligna può recidivare e sono necessari controlli ambulatoriali almeno per 3 anni.
Il trattamento chirurgico si effettua di solito ambulatorialmente con anestesia locale e sedazione. Spesso si può ottenere un risultato estetico che soddisfa il paziente.
Neoformazioni palpebrali benigne
Neoformazioni palpebrali maligne
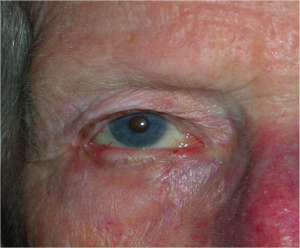
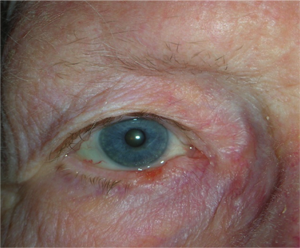
Neoformazioni palpebrali maligne PRIMA & DOPO
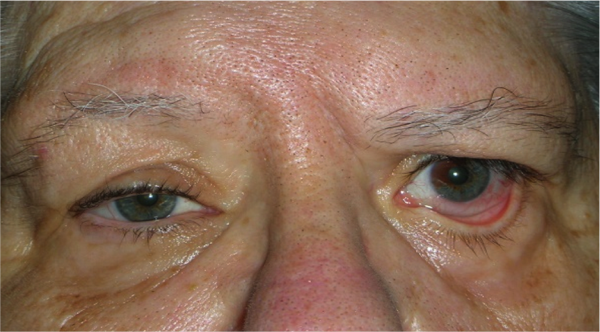
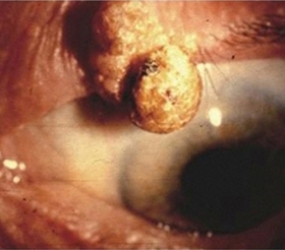
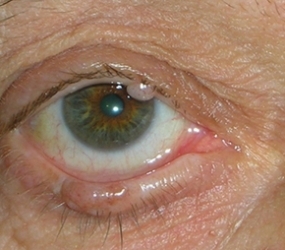
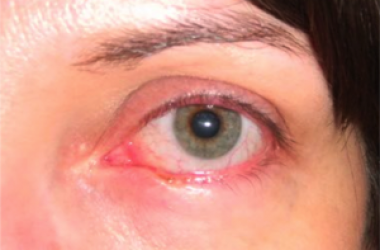
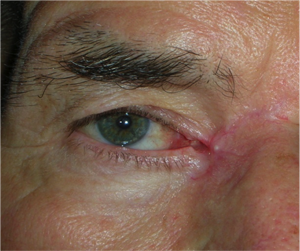
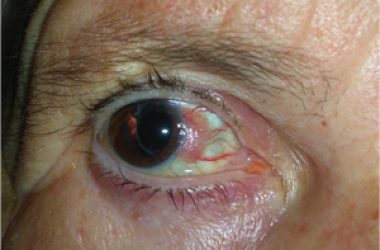
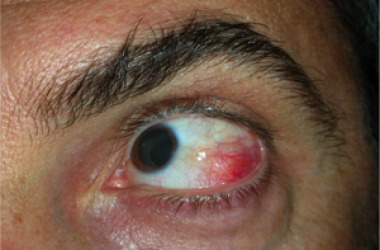
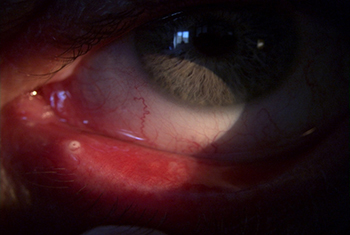
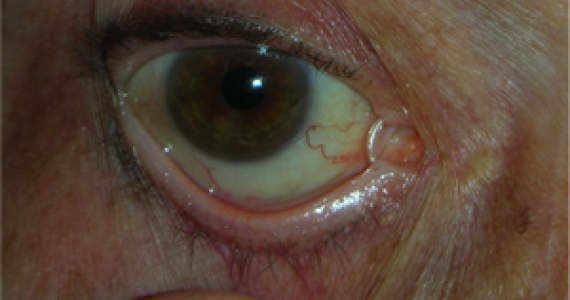
Le neoformazioni congiuntivali possono essere benigne e maligne.
Tra le neoformazioni benigne è comune lo pterigio, che intacca la superficie corneale e deve essere rimosso chirurgicamente, ricoprendo la sclera con un innesto di congiuntiva autogena.
Anche ricorrendo ad un innesto congiuntivale lo pterigio può recidivare.
Le neoformazioni maligne di solito vanno escisse chirurgicamente per il rischio di invasione del bulbo e dell’orbita.
PATOLOGIE
Orbita
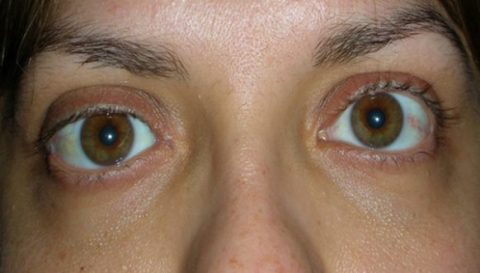
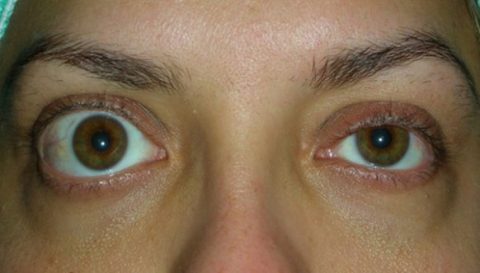
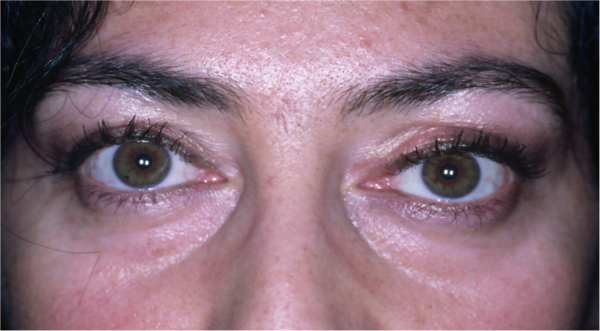
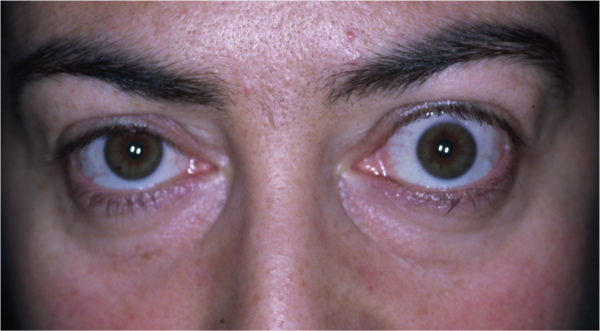
Si tratta di una orbitopatia tiroide-correlata che non sempre è associata a evidenti alterazioni della tiroide di natura infiammatoria a carattere autoimmunitario.
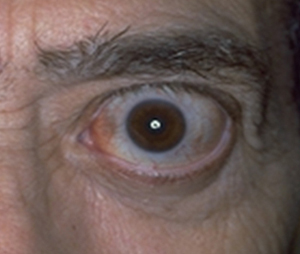
Si manifesta con la protrusione bulbare (esoftalmo) monolaterale o bilaterale, visione doppia (diplopia) e retrazione della palpebra superiore.
Nei casi lievi o moderati e, comunque, nella fase attiva della malattia si ricorre all’impiego di lacrime artificiali, alla somministrazione di glicocorticoidi, di farmaci immunosoppressivi e in alcuni casi alla irradiazione dell’orbita.
Nei casi più gravi e, comunque, nella fase di stabilità della malattia si ricorre alla decompressione orbitaria tramite la rimozione di una o più pareti orbitarie per aumentare lo spazio e consentire al bulbo di rientrare. Successivamente si può intervenire sulla muscolatura per migliorare la motilità oculare e solo dopo sulla palpebra superiore retratta.
La protrusione bulbare (esoftalmo) è normalmente provocata da infiammazioni o da neoplasie del contenuto dell’orbita o dei tessuti limitrofi.
Le neoformazioni orbitarie possono essere benigne o maligne e possono colpire sia il bambino che l’adulto.
I sintomi più comuni, oltre l’esoftalmo, sono la visione doppia, la dolenzia nei movimenti bulbari, la riduzione del campo visivo ed il calo dell’acuità visiva.
Oltre gli esami radiologici è spesso opportuna una biopsia della lesione per identificarne la natura infiammatoria o neoplastica.
L’asportazione della neoplasia deve essere sempre radicale, quando possibile.

A causa di gravi patologie oculari è necessaria la rimozione del bulbo oculare in toto (enucleazione) o la rimozione solo del suo contenuto, mantenendo il suo guscio sclerale (eviscerazione).
E’ sempre opportuno ripristinare contestualmente il deficit di volume orbitario conseguente a tali interventi demolitivi con un impianto orbitario (sintetico o dermo-adiposo), al fine di poter posizionare successivamente una protesi sottile, adeguata e dotata di una mobilità accettabile.
La riabilitazione del paziente anoftalmico con un impianto orbitario consente di ottenere un buon risultato estetico in quanto la protesi oculare non apparirà infossata.
La lassità della palpebra inferiore e successivamente la ptosi della palpebra superiore vanno corrette solo a distanza di qualche settimana dal posizionamento dell’impianto orbitario.
Talvolta non è possibile posizionare una protesi adeguata per la contrazione della cavità anoftalmica. La causa è spesso addebitabile a precedenti interventi non corretti, ad infiammazioni congiuntivali o a radioterapia.
In questi casi più complessi è necessario ampliare la cavità con innesti a volte multipli.

Prenota una visita
Compila il form con i dati richiesti per prenotare una visita. Ti ricordiamo che la visita verrà confermata telefonicamente.